นอกเหนือจากเรื่องเงินบำนาญจากตอนที่แล้ว สวัสดิการอีกอย่างที่จำเป็นต่อผู้สูงอายุอย่างยิ่งคือ หลักประกันสุขภาพถ้วนหน้าหรือ “บัตรทอง” คนชั้นกลางในเมืองหรือคนร่ำรวยอาจไม่คุ้นเคยกับมันนักเพราะมีกำลังซื้อบริการด้านสุขภาพที่ดีกว่า แต่คนส่วนใหญ่ของประเทศพึ่งพาระบบนี้ อย่างไรก็ดี เราอาจอยู่กับระบบนี้มานานจนลืมไปแล้วว่า จุดเริ่มต้นนั้นต้องผ่านการต่อสู้ของภาคประชาชนอย่างหนักร่วมกับการตอบรับจากพรรคการเมืองที่แข็งแกร่งอันเป็นผลมาจากการออกแบบระบบการเมืองใหม่ในรัฐธรรมนูญ 2540 จนนำไปสู่การพลิกระบบสาธารณสุขไทยทั้งระบบ
แต่อนาคตข้างหน้าก็ไม่แน่ว่าจะมีหลักประกันนี้อยู่กับเรา ไหนจะการเมืองเรื่องงบประมาณ การเมืองภายในหน่วยงานสาธารณสุขเอง รายงานชิ้นนี้จะพาไปสำรวจที่มาของระบบหลักประกันสุขภาพถ้วนหน้า และข้อท้าทายต่างๆ ในปัจจุบันและอนาคต

ย้อนดูหลักประกันสุขภาพถ้วนหน้ายุคบุกเบิก
“นายแพทย์สงวน นิตยารัมภ์พงศ์” เป็นชื่อแรกที่ต้องเอ่ยถึง เพราะเป็นคนเริ่มต้นแนวคิดหลักประกันสุขภาพถ้วนหน้า หลังจากได้เห็นความทุกข์ยากของชาวบ้านในช่วงที่เขาทำงานในโรงพยาบาลชุมชุน ตอนนั้น “การรักษาฟรี” เป็นสิ่งที่แทบไม่มีใครเคยคาดคิดว่าจะเป็นไปได้ แต่หมอสงวนก็พยายามผลักดัน เริ่มจากทำงานวิจัยต่างๆ ตั้งแต่ปี 2533 เพื่อศึกษาความเป็นไปได้
ปี 2543 เริ่มมีการรณรงค์ให้รัฐจัดระบบสวัสดิการรักษาพยาบาล ภาคประชาชนร่วมร่าง พ.ร.บ.หลักประกันสุขภาพแห่งชาติ และรัฐบาลนายชวน หลีกภัย ได้ยกร่าง พ.ร.บ.หลักประกันสุขภาพแห่งชาติ แต่ท้ายที่สุดร่างกฎหมายฉบับนี้ไม่ผ่านการพิจารณาของรัฐสภา
ก่อนการเลือกตั้งปี 2544 หมอสงวนเดินสายเสนอนโยบายกับพรรคการเมืองพรรคหลักๆ อย่างพรรคประชาธิปัตย์และพรรคไทยรักไทย แต่พรรคประชาธิปัตย์ไม่รับนโยบายนี้ ขณะที่พรรคไทยรักไทย ซึ่งมี ทักษิณ ชินวัตร เป็นหัวหน้าพรรคขณะนั้นเดินหน้าหาเสียงด้วยนโยบายหลักประกันสุขภาพถ้วนหน้า หลังไทยรักไทยได้รับเลือกตั้ง ต่อมาปี 2545 พระราชบัญญัติหลักประสุขภาพแห่งชาติก็ประกาศใช้
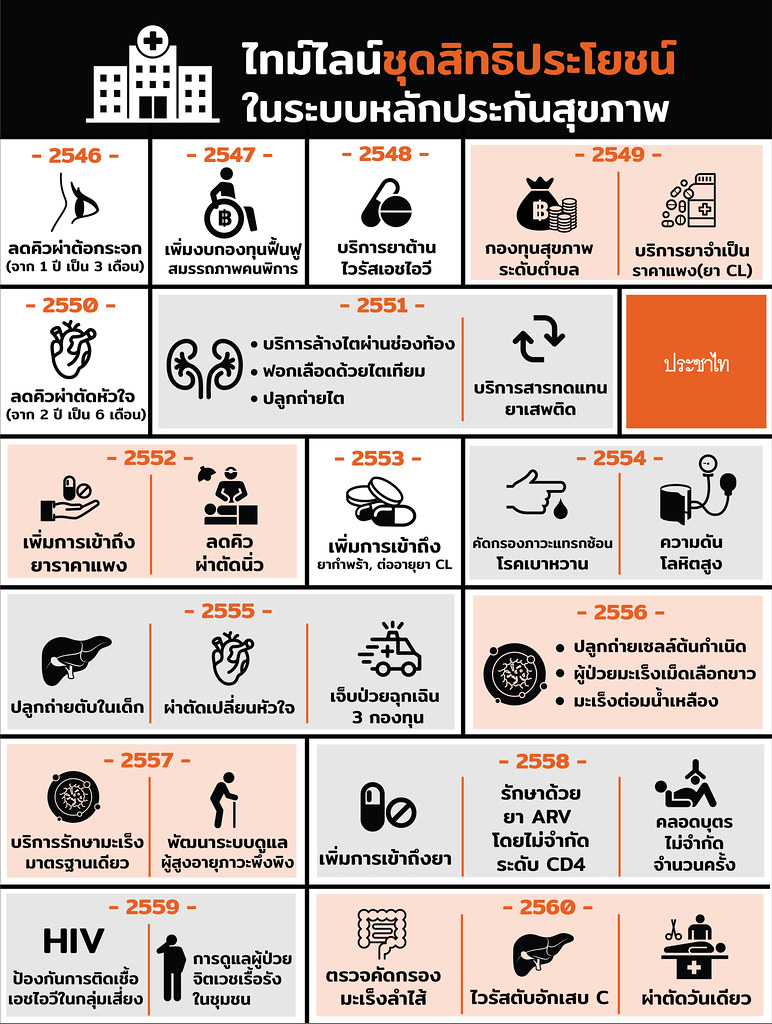
จากผลวิจัยพบว่าการมีหลักประกันสุขภาพถ้วนหน้าช่วยลดภาวะการล้มละลายจากการเจ็บป่วย (Catastrophic illness) ลงจาก 5.7% ในปี 2543 เหลือ 2.3% ในปี 2556 และช่วยภาวะความยากจนจากการต้องจ่ายค่าใช้จ่ายสุขภาพเอง (poverty from medical bill) ลงจาก 2.01% ในปี 2543 เหลือ 0.47% ในปี 2556
“ถ้วนหน้า” ก้าวหน้ากว่าที่บัญญัติในรัฐธรรมนูญ
แนวคิดของหลักประกันสุขภาพถ้วนหน้า คือ การรักษาสุขภาพเป็นสิทธิขั้นพื้นฐานของมนุษย์ทุกคนที่รัฐต้องจัดให้โดยไม่เสียค่าใช้จ่าย ไม่ใช่ลักษณะการสงเคราะห์ผู้ยากไร้ ไม่ใช่บริการที่จะจัดให้ตามจำนวนเงินในกระเป๋า โดยมาตรฐานและคุณภาพการรักษาต้องเท่าเทียมกันหมดทุกคน ไม่มีการเลือกปฏิบัติ รัฐมีหน้าที่ในการพัฒนาระบบ โดยการจัดการงบประมาณจากเงินภาษีทั้งทางตรงและทางอ้อมมาบริหารจัดการ
ในขณะที่รัฐธรรมนูญปี 2540 มาตรา 52, 2550 มาตรา 51 และ 2560 มาตรา 47 ต่างเขียนเหมือนกันหมดว่า บุคคลย่อมมีสิทธิได้รับบริการสาธารณสุขของรัฐ บุคคลผู้ยากไร้ย่อมมีสิทธิได้รับบริการสาธารณสุขของรัฐโดยไม่เสียค่าใช้จ่ายตามที่กฎหมายบัญญัติ บุคคลย่อมมีสิทธิได้รับการป้องกันและขจัดโรคติดต่ออันตรายจากรัฐโดยไม่เสียค่าใช้จ่าย
นี่แสดงให้เห็นว่ารัฐธรรมนูญซึ่งเป็นกฎหมายสูงสุดของประเทศนั้นยังให้สิทธิการรักษาฟรีเฉพาะ "ผู้ยากไร้" เท่านั้น สะท้อนถึงการขาดความเข้าใจในแนวคิดของหลักการประกันสุขภาพถ้วนหน้า
นอกจากนี้รัฐธรรมนูญปี 2560 ได้ตัดคำว่า “สิทธิเสมอกัน” และ “การได้รับบริการที่ได้มาตรฐานและเหมาะสม" ออกไป ในขณะที่รัฐธรรมนูญ ปี 2540 และปี 2550 ได้ระบุไว้ชัดเจนว่า ทุกคนย่อมมีสิทธิได้รับการบริการสาธารณสุขอย่างเสมอกัน เป็นไปตามมาตรฐาน และความเหมาะสม เป็นไปได้ว่ารัฐธรรมนูญฉบับนี้ไม่ได้ให้ความสำคัญกับการที่ทุกคนมีสิทธิได้รับการบริการอย่างเท่าเทียม
ที่มา: facebook.com/nhso2/posts/1673418799402075
แยกผู้ซื้อบริการ-ผู้ให้บริการ หั่นอำนาจสาธารณสุข
หลักในการบริหารระบบนี้คือ การแยกผู้ซื้อบริการและผู้ให้บริการรักษาพยาบาลออกจากกัน ทำให้ต้องจัดตั้งสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) มาทำหน้าที่เป็นผู้ถืองบประมาณ เพื่อจัดซื้อบริการรักษาพยาบาลแทนประชาชนทั่วประเทศ ขณะที่กระทรวงสาธารณสุขถูกปรับเป็นผู้ให้บริการรักษาพยาบาล โดยมีโรงพยาบาลในสังกัดอยู่ทั่วประเทศ
เหตุที่ต้องมีการแยกเช่นนั้น เป็นเพราะหากกระทรวงสาธารณสุขเป็นผู้ถืองบประมาณเองและยังเป็นผู้จัดบริการเอง อาจไม่เอื้อประโยชน์ให้กับประชาชนเท่าที่ควรเพราะเกิดปัญหาผลประโยชน์ทับซ้อน กรณีที่แยก สปสช.เป็นผู้ซื้อ สปสช.จะเป็นหน่วยงานที่ดูแลผลประโยชน์ให้กับประชาชนโดยตรง และยังรับเรื่องร้องเรียนจากประชาชนโดยตรงทำให้เกิดการตรวจสอบที่ชัดเจนและมีคุณภาพ
งบประมาณแผ่นดินที่กระทรวงสาธารณสุขเคยเป็นผู้ถือและบริหารทั้งหมด จึงต้องส่งผ่านไปให้แก่ “กองทุนหลักประกันสุขภาพแห่งชาติ” จำนวนมาก โดยมีคณะกรรมการหลักประกันสุขภาพแห่งชาติ หรือบอร์ด สปสช. ทำหน้าที่บริหารกองทุนนี้ แน่นอนว่าในช่วงแรกเกิดแรงต้านอย่างหนัก แต่ สปสช.ยืนยันในหลักการพร้อมกับแรงสนับสนุนจากฝ่ายการเมืองจึงทำให้รอดมาได้จนปัจจุบัน
แก้กฎหมายยุค คสช. เพิ่มอำนาจสาธารณสุขอีกครั้ง
ต้นปี 2560 กระทรวงสาธารณสุขได้เสนอ "ร่าง พ.ร.บ.หลักประกันสุขภาพแห่งชาติ พ.ศ....” [c3] โดยระหว่างนี้ก็มีการใช้มาตรา 44 ออกคำสั่งหัวหน้า คสช.ที่ 37/2559 ให้พิจารณาเรื่องค่าใช้จ่ายที่เกี่ยวข้องและจำเป็นต่อการสนับสนุนและส่งเสริมการจัดบริการสาธารณะด้านสาธารณสุขและค่าใช้จ่ายอื่นๆ
ทางคณะกรรมการร่างกฎหมายอธิบายว่า สาเหตุที่ต้องแก้กฎหมายเพื่อให้ สปสช. มีความคล่องตัวในการสนับสนุนงบประมาณมากขึ้น และเพิ่มประสิทธิภาพของการให้บริการของโรงพยาบาล ซึ่งสุดท้ายจะทำให้ประชาชนได้ประโยชน์จากบัตรทองมากขึ้น ยกตัวอย่างเช่น การแก้นิยาม "บริการสาธารณสุข" เพื่อขยายกรอบการใช้เงินกองทุน หรือกรณีจัดซื้อยา เวชภัณฑ์ และอุปกรณ์ทางการแพทย์ ที่ สปสช. ทำหน้าที่มาตลอดและทำให้ยาหลายชนิดราคาถูกลงอย่างมาก แต่ถูกหน่วยงานที่มีหน้าที่ตรวจสอบทักท้วงว่า สปสช.ไม่มีอำนาจตามกฎหมายในการจัดซื้อ ดังนั้นจึงให้แต่งตั้งคณะกรรมการร่วมระหว่างกระทรวงสาธารณสุขและหน่วยบริการ (โรงพยาบาล, สถานีอนามัย ฯลฯ) ดำเนินการจัดซื้อแทน ซึ่งเป็นการแก้ไขเรื่องบริหารจัดการ ไม่ได้ไปแตะเรื่องสิทธิประโยชน์ต่อประชาชน
"กลุ่มคนรักหลักประกันสุขภาพ" ซึ่งเป็นกลุ่มภาคประชาชนที่ติดตามและผลักดันเรื่องการยกระดับการรักษาพยาบาลมาโดยตลอดกลับมีความเห็นที่แตกต่างออกไป พอจะจำแนกได้หลักๆ ดังนี้
ประเด็นที่หนึ่ง การแต่งตั้งคณะกรรมการพิจารณาร่าง พ.ร.บ.หลักประกันสุขภาพ ขาดการมีส่วนร่วม จากทั้งหมด 26 คน แต่มีภาคประชาชนเพียง 2 คน และแม้จะมีการเสนอให้เพิ่มจำนวนคณะกรรมการฯ เพื่อความสมดุลแล้ว แต่ก็ไม่ผ่านการพิจารณา
ประเด็นที่สอง สัดส่วนคณะกรรมการหลักประกันสุขภาพแห่งชาติที่เพิ่ม “ผู้ให้บริการ” เข้ามา จากเดิมมีคณะกรรมการ 30 คน มีรัฐมนตรีว่าการกระทรวงสาธารณสุขเป็นประธาน มีตัวแทนจากหน่วยงานราชการต่างๆ 8 คน ตัวแทนองค์กรปกครองส่วนท้องถิ่น 4 คน ผู้แทนคนทำงานภาคประชาชน 5 คน ผู้แทนองค์กรวิชาชีพ 5 คน ผู้ทรงคุณวุฒิที่รัฐมนตรีแต่งตั้ง 7 คน คณะกรรมการจะเพิ่มเป็น 32 คน โดยลดตัวแทนจากภาคส่วนเดิม เพิ่มตัวแทนจากฝั่งผู้ให้บริการ ได้แก่ สธ. และโรงพยาบาลต่างๆ
กลุ่มคนรักหลักประกันสุขภาพ มองว่าเป็นการ "ทำลายหลักการแยกผู้ซื้อบริการกับผู้ให้บริการออกจากกัน" เนื่องจากคณะกรรมการหลักประกันทำหน้าที่เป็นผู้ซื้อบริการ จึงไม่ควรมีส่วนของผู้ให้บริการมาร่วมในการตัดสินใจเนื่องจากจะมีผลประโยชน์ทับซ้อนได้
ประเด็นที่สาม ไม่ยอมเพิ่มอำนาจให้ สปสช. จัดซื้อยา เวชภัณฑ์ และอุปกรณ์ทางการแพทย์ แต่กลับเปลี่ยนให้กระทรวงสาธารณสุขเป็นแกนนำในการต่อรองการจัดซื้อยา ที่ผ่านมา สปสช. ไม่มีอำนาจตามกฎหมายในการจัดซื้อยา แต่ กลุ่มคนรักหลักประกันสุขภาพ รวมถึง นพ. วินัย สวัสดิวร อดีตเลขาธิการ สปสช. มองว่า ควรแก้ไขกฎหมายให้อำนาจ สปสช. มีอำนาจในการจัดซื้อยามากกว่า เพราะในระยะเวลา 10 ปี สปสช. สามารถต่อราคายา ทำให้ซื้อยาได้ในราคาที่ถูกลง ประหยัดงบประมาณได้ถึง 44,680 ล้านบาท ทำให้ผู้ป่วยเข้าถึงยาและการรักษาที่จำเป็นได้อย่างมีคุณภาพ และจากการตรวจสอบ สปสช. ก็ไม่พบการทุจริตใดๆ
ประเด็นที่สี่ ไม่ได้ขยายสิทธิด้านบริการรักษาสุขภาพให้กับคนที่รอพิสูจน์สถานะบุคคล และกลุ่มคนที่ตกสำรวจจากรัฐ ทั้งๆ ที่พวกเขาก็เป็นคนไทยเหมือนกัน เพียงแค่ยังไม่มีบัตรประจำตัวประชาชน 13 หลัก
การแก้ไขกฎหมายในครั้งนี้จึงเป็นการเพิ่มอำนาจและงบประมาณให้แก่กระทรวงสาธารณสุข ในขณะที่ลดอำนาจของ สปสช. ลง และหลังจากที่ถูกคัดค้านอย่างหนักจากภาคประชาชน ร่าง พ.ร.บ.นี้ จึงยังไม่ได้เข้าสู่วาระการพิจารณาของคณะรัฐมนตรี
เพิ่มอำนาจสาธารณสุขอีกขั้นด้วย ‘ซุปเปอร์บอร์ด’
"คณะกรรมการนโยบายสุขภาพแห่งชาติ" หรือที่เรียกกันสั้นๆ ว่า “ซุปเปอร์บอร์ด” ถูกบรรจุอยู่ในแผนปฏิรูปประเทศด้านสาธารณสุข[c5] ซึ่งถูกประกาศใช้เมื่อต้นปี 2561 โดยระบุว่า ให้จัดตั้งคณะกรรมการนโยบายสุขภาพแห่งชาติ เพื่อให้มีการอภิบาล ระบบบริการสุขภาพ ทั้งในระดับประเทศและระดับพื้นที่ ผ่านการยกร่าง พ.ร.บ. คณะกรรมการนโยบายสุขภาพแห่งชาติ พ.ศ. ... [c6] ขณะนี้อยู่ระหว่างการพิจารณาของกระทรวงสาธารณสุขเพื่อเสนอคณะรัฐมนตรีพิจารณาอนุมัติ
คณะกรรมการชุดนี้มี 44 คน ประกอบด้วย นายกรัฐมนตรี รองนายกรัฐมนตรี รัฐมนตรีกระทรวงสาธารณสุข กรรมการจากหน่วยงานรัฐ 12 คน กรรมการจากหน่วยงานที่มีกฎหมายจัดตั้งเฉพาะด้านสุขภาพ 6 คน กรรมการจากสภาวิชาชีพ 9 คน กรรมการผู้แทนองค์กรปกครองส่วนท้องถิ่น 5 คน กรรมการผู้แทนภาคประชาสังคมและเอกชน 5 คน ได้แก่ ผู้แทนสภาอุตสาหกรรม 1 คน ผู้แทนสภาหอการค้า 1 คน ผู้แทนภาคประชาสังคม 3 คน โดยให้คัดเลือกกันเอง และสุดท้ายคือกรรมการผู้ทรงคุณวุฒิ 4 คน
อำนาจหน้าที่ของคณะกรรมการตามร่าง พ.ร.บ. กล่าวโดยสรุปได้ว่า มีอำนาจหน้าที่กำหนดทิศทางและนโยบายหลักด้านสุขภาพของประเทศและประชาชนให้สอดคล้องกับยุทธศาสตร์ชาติ บูรณาการการดำเนินงานด้านสุขภาพ รวมทั้งงบประมาณ กฎหมายและกฎระเบียบ กำกับ ติดตาม ประเมินผลประสิทธิภาพของหน่วยงานด้านสุขภาพ
กรรณิการ์ กิจติเวชกุล กรรมการหลักประกันสุขภาพแห่งชาติสัดส่วนภาคประชาชนให้ความเห็นว่า สิ่งที่ ร่าง พ.ร.บ. ฉบับนี้ทำคือการดึงรวบอำนาจกลับมาที่กระทรวงสาธารณสุข สัดส่วนจาก 44 คนมีภาคประชาชนเพียง 3 คน จึงเป็นข้อสงสัยว่าทำไมถึงไม่ปรับจากคณะกรรมการสุขภาพแห่งชาติที่มีอยู่แล้ว ซึ่งมีสัดส่วนที่มีการมีส่วนร่วมของทุกฝ่ายอยู่ มีทั้งภาควิชาการ องค์กรบริหารส่วนท้องถิ่น มหาวิทยาลัยต่างๆ ภาคธุรกิจ ซึ่งจะทำให้เกิดการมีส่วนร่วมจากทุกภาคส่วนในการออกนโยบาย
นอกจากนี้ในมาตรา 3 ซึ่งเขียนว่า "ในกรณีที่มีกฎหมายใดกำหนดเกี่ยวกับนโยบายด้านระบบสุขภาพเรื่องใดไว้โดยเฉพาะ ก็ให้ดำเนินการไปตามกฎหมายเฉพาะนั้น เว้นแต่นโยบายด้านระบบสุขภาพใด ขัดหรือแย้งกับนโยบายด้านระบบสุขภาพตามพระราชบัญญัตินี้ ก็ให้เป็นไปตามที่กำหนดในพระราชบัญญัตินี้"
กรรณิการ์แปลความว่า ถ้าแต่ละหน่วยงานมียุทธศาสตร์ของตัวเองก็ทำไป แต่ถ้ามีสิ่งที่ขัดกับนโยบายของซุปเปอร์บอร์ด ก็ต้องทำตามซุปเปอร์บอร์ด หมายความว่าทุกหน่วยงานด้านสุขภาพต้องอยู่ภายใต้การควบคุมของซุปเปอร์บอร์ด ซึ่งกระทรวงสาธารณสุขดูแล เพราะเป็นทั้งรองประธานและฝ่ายเลขา สมมติระบบหลักประกันสุขภาพมีนโยบายเจรจาต่อรองจัดซื้อยาร่วมในบางรายการที่มีราคาแพง ซุปเปอร์บอร์ดอาจจะบอกว่าทำแบบนั้นไม่ได้ ต้องเปิดเสรี ดังนั้นราคายาก็จะแพงขึ้น
"กระทรวงสาธารณสุขรู้สึกว่า สปสช.ดึงอำนาจตัวเองไปหมด แต่ก็ยังอยากได้งบประมาณ อยากได้อำนาจใช่ไหมถึงเสนอเรื่องแบบนี้ออกมา ทั้งที่ตัวเองก็ไม่มีความสามารถในการดูแลระบบเพราะไม่ได้ทำหน้าที่นี้ตั้งแต่ต้น กระทรวงสาธารณสุขเองก็รู้ตัวว่ามีหน่วยงานที่ล้าสมัย หากจะมาเป็นผู้กุมเงินกุมนโยบาย คุณต้องปล่อยโรงพยาบาลออกไปก่อน ลดขนาดตัวเองลง แล้วมากุมนโยบาย อย่างนั้นรับได้ แล้วให้สัดส่วนของคณะกรรมการมีจากทุกภาคส่วนอย่างสมดุล แม้ขณะนี้กระทรวงมีแผนจะลดขนาดและปล่อยให้โรงพยาบาลดูแลตัวเอง แต่เป็นเพียงหัวข้อ ไม่มีแผนรายละเอียดดำเนินการที่ชัดเจนว่าจะเกิดขึ้นเมื่อไหร่" กรรณิการ์กล่าว
“ถ้าตั้งซุปเปอร์บอร์ดสำเร็จ อย่างอื่นคุณก็ไม่ต้องทำแล้วก็ได้ เพราะคุณได้ในสิ่งที่คุณต้องการแล้ว ซึ่งที่ผ่านมาก็มีตัวอย่างแบบนี้ให้เห็น จะว่าพวกเราภาคประชาสังคมเป็นพวกจิตวิตก มองโลกในแง่ร้าย ออกมาค้านตลอดเราก็ยอม ยิ่งในรัฐบาลแบบนี้ซึ่งเขาปุบปับมาก เข้าใจว่าตอนเสนอเรื่องซุปเปอร์บอร์ด กระทรวงสาธารณสุขอาจจะคิดว่าไม่มีใครรู้ทัน เพราะมันผ่านไปเร็วมาก รับฟังความคิดเห็นออนไลน์เมื่อปีที่แล้วแป๊บเดียว แล้วก็เปิดรับฟังความคิดเห็นเล็กๆ ที่กระทรวงสาธารณสุข แล้วก็ผ่านไปเข้าคณะกรรมการของกระทรวงเลย" กรรณิการ์ตั้งข้อสังเกต
การร่วมจ่าย ณ จุดบริการ
ช่วงปี 2560 ประเด็นหนึ่งที่เป็นที่ถกเถียงกันมากแม้ว่าจะไม่ได้อยู่ในการแก้ไข พ.ร.บ. หลักประกันสุขภาพคือเรื่องการ “ร่วมจ่าย ณ จุดบริการ” เนื่องจากคำว่า "ร่วมจ่าย" อยู่ใน พ.ร.บ. ฉบับเดิมอยู่แล้ว
“มาตรา ๕ บุคคลทุกคนมีสิทธิได้รับบริการสาธารณสุขที่มีมาตรฐานและมีประสิทธิภาพตามที่กําหนดโดยพระราชบัญญัตินี้คณะกรรมการอาจกําหนดให้บุคคลที่เข้ารับการบริการสาธารณสุขต้องร่วมจ่ายค่าบริการในอัตราที่กําหนดให้แก่หน่วยบริการในแต่ละครั้งที่เข้ารับการบริการ เว้นแต่ผู้ยากไร้หรือบุคคลอื่นที่รัฐมนตรีประกาศกําหนดไม่ต้องจ่ายค่าบริการประเภทและขอบเขตของบริการสาธารณสุขที่บุคคลจะมีสิทธิได้รับให้เป็นไปตามที่คณะกรรมการประกาศกําหนด”
โดยปกติแล้วรัฐจะถือว่าประชาชนทุกคนมีส่วนร่วมในการ “ร่วมจ่ายก่อน” จากการเสียภาษีประเภทต่างๆ แต่เนื่องจากการประสบปัญหาขาดแคลนงบประมาณ จึงมีข้อเสนอให้มีการร่วมจ่าย ณ จุดบริการ 30-50% จากประชาชนที่ไม่ใช่ “ผู้ยากไร้” แต่ภาคประชาชนก็คัดค้านอย่างหนัก เพราะนี่คือการทำลายหัวใจสำคัญของระบบประกันสุขภาพถ้วนหน้า
“คำถามของเราคือ คนที่ไม่ได้อยู่ในกลุ่มคนยากไร้ แต่ถือว่าเกือบจนหรือแม้แต่ชนชั้นกลาง หากป่วยเป็นโรคที่ต้องเสียค่าใช้จ่ายมากจะเป็นยังไง” นี่คือเสียงจากกลุ่มคนรักหลักประกันสุขภาพ หลังจากนั้นเรื่องการร่วมจ่ายก็ดูเหมือนจะเงียบไป และเป็นที่มาของคำถามว่าหลักประกันสุขภาพขาดแคลนงบประมาณจริงหรือไม่
ขาดแคลนงบประมาณ หรือบริหารงบไม่มีประสิทธิภาพ
สถิติล่าสุดโดยองค์การอนามัยโลกชี้ว่างบประมาณสาธารณสุขในภาพรวมทั่วโลกสูงถึงเกือบ 10% ของจีดีพี ตัวเลขในกลุ่มประเทศร่ำรวยหรือพัฒนาแล้วเฉลี่ยอยู่ที่ 12% และกลุ่มประเทศรายได้น้อยหรือกำลังพัฒนาอยู่ที่ราว 6% ข้อมูลสถิติยังชี้ว่ารายได้ของประเทศที่สูงขึ้นทำให้รัฐบาลสามารถจัดสรรงบประมาณสำหรับรายจ่ายสาธารณสุขได้มากขึ้นและช่วยให้ผู้ป่วยต้องสมทบค่ารักษาน้อยลง
ในขณะที่ประเทศไทย จากข้อเสนอการคลังสุขภาพเพื่อความยั่งยืนของระบบหลักประกันสุขภาพ ระบุว่า รายจ่ายสุขภาพทั้งหมดคิดเป็น 4.6% ของ GDP โดยรายจ่ายสุขภาพทั้งหมดของไทยนั้น รัฐรับภาระ 80% คิดเป็น 17.5% ของงบประมาณแผ่นดินประเทศไทย และคิดเป็นลำดับที่ 90 จากประเทศทั่วโลก
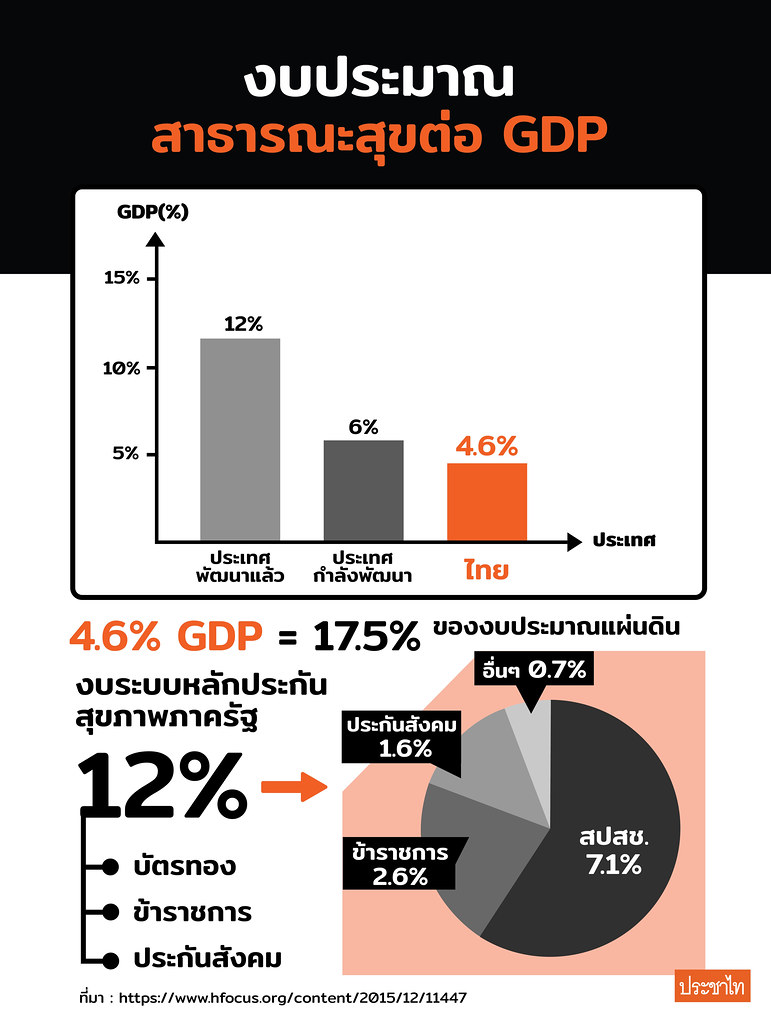
เมื่อคิดงบประมาณระบบหลักประกันสุขภาพภาครัฐทุกระบบรวมกันประมาณ 12% ของงบประมาณแผ่นดินประเทศไทย ที่เหลือเป็นงบประมาณสุขภาพนอกระบบหลักประกันสุขภาพภาครัฐ และในจำนวน 12% นี้เป็นงบ สปสช. 7.1% งบสวัสดิการรักษาพยาบาลข้าราชการ 2.6% งบรักษาพยาบาลประกันสังคม 1.6% และอื่นๆ เช่น กลุ่มคนไร้สถานะและสิทธิ 0.7%
ขณะที่เมื่อเปรียบเทียบสวัสดิการรักษาพยาบาลข้าราชการกับบัตรทองจะพบว่า สวัสดิการข้าราชการมีค่าใช้จ่ายเพิ่มอย่างต่อเนื่อง จาก 26,000 ล้านบาท ในปี 2557 เป็น 63,000 ล้านบาท ในปี 2561 และพบว่า งบเบิกจ่ายในปี 2560 รวมรวมทั้งสิ้น 73,658.86 ล้านบาท เพิ่มขึ้นจากปี 2559 ก่อน 2,642.46 ล้านบาท (เบิกจ่ายปี 2559 จำนวน 71,016.40 ล้านบาท) โดยดูแลประชากรเพียง 4.97 ล้านคนเท่านั้น คิดเป็นค่าใช้จ่ายต่อหัวสูงถึงราว 14,820 บาทต่อคน ขณะที่ระบบบัตรทองในปี 2561 ค่าใช้จ่ายต่อหัวราว 3,109.87 บาทต่อคนเท่านั้น สรุปได้ว่าระบบสวัสดิการข้าราชการใช้เงินเฉลี่ยรายหัวเกือบ 5 เท่าของระบบหลักประกันสุขภาพ
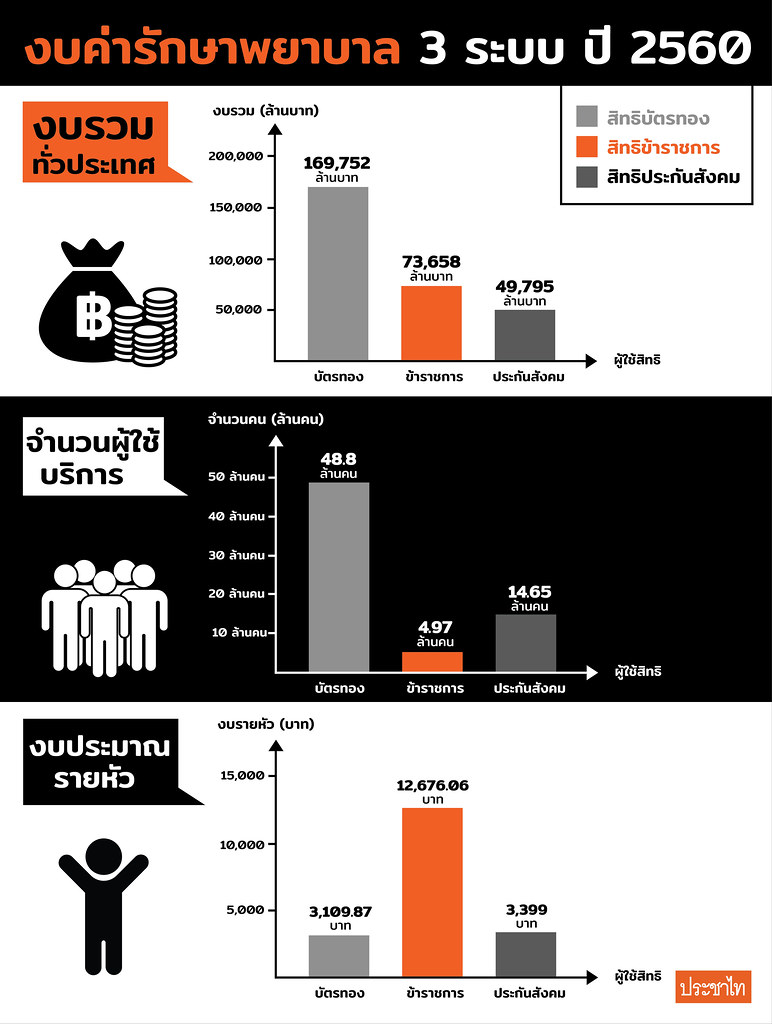
นอกจากนี้ ขณะที่งบเบิกจ่ายค่ารักษาพยาบาลของข้าราชการเพิ่มสูงได้เกินกว่าที่กำหนดไว้ งบหลักประกันสุขภาพแห่งชาติที่ กระทรวง สธ. เสนอกลับถูกปรับลดวงเงิน โดยตั้งแต่ปี 2560 กระทรวง สธ. เสนอวงเงินกว่า 171,000 ล้านบาท สำนักงบประมาณปรับลดลงเหลือ 169,752 ล้านบาท ปรับลดลงมาประมาณร้อยละ 0.72 ต่อมาในปี 2561 กระทรวง สธ. เสนอวงเงินราว 185,744 ล้านบาท ก่อนที่รัฐบาลจะให้ความเห็นชอบที่วงเงินประมาณ 176,000 ล้านบาท ปรับลดลงประมาณร้อยละ 4.7 และในปี 2562 กระทรวง สธ.เสนอวงเงิน 195,768.44 ล้านบาท ซึ่งภายหลังการประชุมร่วมกันระหว่างสำนักงบประมาณและ สปสช. มีความร่วมเห็นกันว่าบางเรื่องสามารถปรับลดงบประมาณลงได้ จึงปรับเหลือ 183,430.39 ล้านบาท ลดลงร้อยละ 6.3
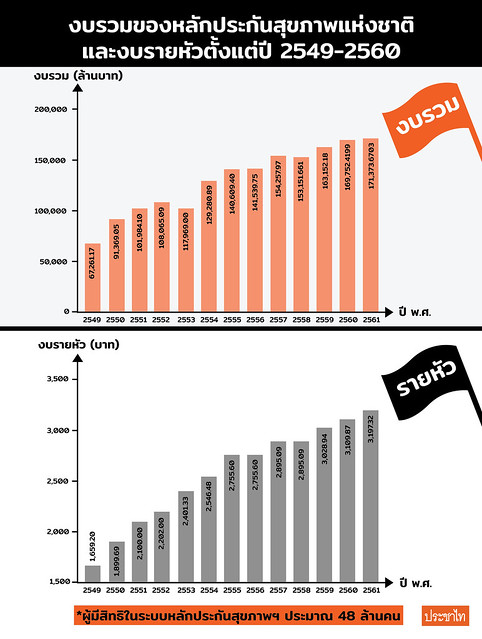
ตารางงบรวมหลักประกันสุขภาพและงบรายหัวปี 2549-2560
ปี | งบประมาณต่อหัว | งบรวม (ล้านบาท) | อัตราการเพิ่มขึ้นของงบรวม (ร้อยละ) | งบรวมคิดเป็นร้อยละ/งบประมาณประเทศ |
2560 | 3,109.87 | 169,752.4199 | 4.05 | 6.21 |
2559 | 3,028.94 | 163,152.18 | 6.53 | 6.00 |
2558 | 2,895.09 | 153,151.661 | -0.72 | 5.95 |
2557 | 2,895.09 | 154,257.97 | 8.98 | 6.11 |
2556 | 2,755.60 | 141,539.75 | 0.66 | 5.90 |
2555 | 2,755.60 | 140,609.40 | 8.76 | 5.91 |
2554 | 2,546.48 | 129,280.89 | 9.58 | 6.25 |
2553 | 2,401.33 | 117,969.00 | 9.16 | 6.94 |
2552 | 2,202.00 | 108,065.09 | 5.9 | 5.54 |
2551 | 2,100.00 | 101,984.10 | 11.6 | 6.14 |
2550 | 1,899.69 | 91,369.05 | 35.8 | 5.83 |
2549 | 1,659.20 | 67,261.17 | - | 6.03 |
*หมายเหตุ จำนวนผู้มีสิทธิหลักประกันสุขภาพเฉลี่ยประมาณปีละ 48 ล้านคน
ที่มา: รายงานประจำปี สปสช., http://bps.moph.go.th/new_bps/sites/default/files/4.%20Financial%20management.pdf, คู่มือบริหารกองทุน ปี 2561, https://www.hfocus.org/node/4066
กรรณิการ์ให้ความเห็นว่า สวัสดิการข้าราชการด้านการรักษาพยาบาลนั้นใช้เงินอย่างไม่มีประสิทธิภาพ และเป็นที่ทำกำไรของบริษัทยาข้ามชาติ เช่น การยิงยา (บริษัทยาข้ามชาติตกลงกับหมอว่าถ้าหมอจ่ายยาตัวนี้หมอจะได้ค่าเปอร์เซ็นต์ แม้ว่าอาจไม่จำเป็นต้องใช้ยาตัวนี้ที่มีราคาแพงกว่ามากก็ตาม) ซึ่งต่างจากระบบหลักประกันที่มีการต่อรอง มีแบบแผนกระบวนการรักษาตามมาตรฐานของราชวิทยาลัยและแพทย์ผู้เชี่ยวชาญ
นิมิตร์ เทียนอุดม ผู้อำนวยการมูลนิธิเข้าถึงเอดส์ หนึ่งในกลุ่มคนรักหลักประกันสุขภาพ ให้ความเห็นว่า อยากจะชวนคิดอีกมุมหนึ่งว่า เรื่องราวที่เกิดทั้งหมดเป็นเพราะรัฐบาลไม่สนใจดูแลประชาชนในระบบหลักประกันสุขภาพฯ ให้เท่าเทียมกับที่ดูแลข้าราชการ ทหาร หรือส่วนอื่นๆ ทำให้การจัดสรรงบประมาณที่จะเอามาจ่ายตั้งต้นใช้วิธีต่างกัน จ่ายข้าราชการเป็นปลายเปิด จ่ายเท่าไรก็ได้ขึ้นอยู่กับโรงพยาบาลจะเรียก ตั้งต้นไว้ 20,000 ล้านบาท แต่ปลายปีข้าราชการป่วยกลายเป็น 40,000 ล้านบาท ขณะที่วิธีคิดของระบบหลักประกันสุขภาพฯ เป็นปลายปิด คนที่บริหารก็ถูกกดดันด้วยวิธีนี้เพราะวิธีคิดตั้งต้นของรัฐเริ่มจากความไม่เป็นธรรม
การร่วมจ่ายตามหลักการ SAFE
ต่อมาต้นปี 2561 แผนปฏิรูปประเทศถูกประกาศใช้ ซึ่งอันที่จริงแล้วสัดส่วนของคณะกรรมการปฏิรูปด้านสาธารณสุขนั้นปราศจากภาคประชาชน แต่คณะกรรมการปฏิรูปด้านสาธารณสุขเองก็ตระหนักถึงปัญหาความเหลื่อมล้ำ และความไม่เป็นธรรมระหว่างระบบสุขภาพของไทย 3 ระบบคือ ระบบสวัสดิการข้าราชการ ระบบประกันสังคม และระบบหลักประกันสุขภาพแห่งชาติ ซึ่งมีความแตกต่างกันทั้งลักษณะของประชากรที่ระบบคุ้มครองอยู่ และสิทธิประโยชน์ในการรักษาพยาบาล
จึงมีข้อเสนอคือการลดความเหลื่อมล้ำกับระบบหลักประกันสุขภาพถ้วนหน้า ด้วยการจัดการชุดสิทธิประโยชน์หลักด้านสุขภาพ (Core health benefit package) ระหว่างหลักประกันสุขภาพของรัฐ และมีสิทธิประโยชน์เสริมตามความต้องการของกองทุนและประชาชน
ภาควิชาการเคยทำงานหาข้อสรุปร่วมกันออกมาเป็นหลักการ SAFE เพื่อลดความเหลื่อมล้ำแก้ปัญหาเรื่องภาระงบประมาณโดยหลักการ SAFE แบ่งเป็นปิ่นโต 3 ชั้น ชั้นแรกคือสิทธิประโยชน์จำเป็นซึ่ง 3 ระบบได้เท่ากันหมด ชั้นที่สองคือสิทธิประโยชน์เสริม เป็นส่วนที่แต่ละระบบจ่ายตามข้อกำหนด และชั้นที่สามคือสิทธิประโยชน์แบบพิเศษซึ่งประชาชนแต่ละคนจ่ายเอง
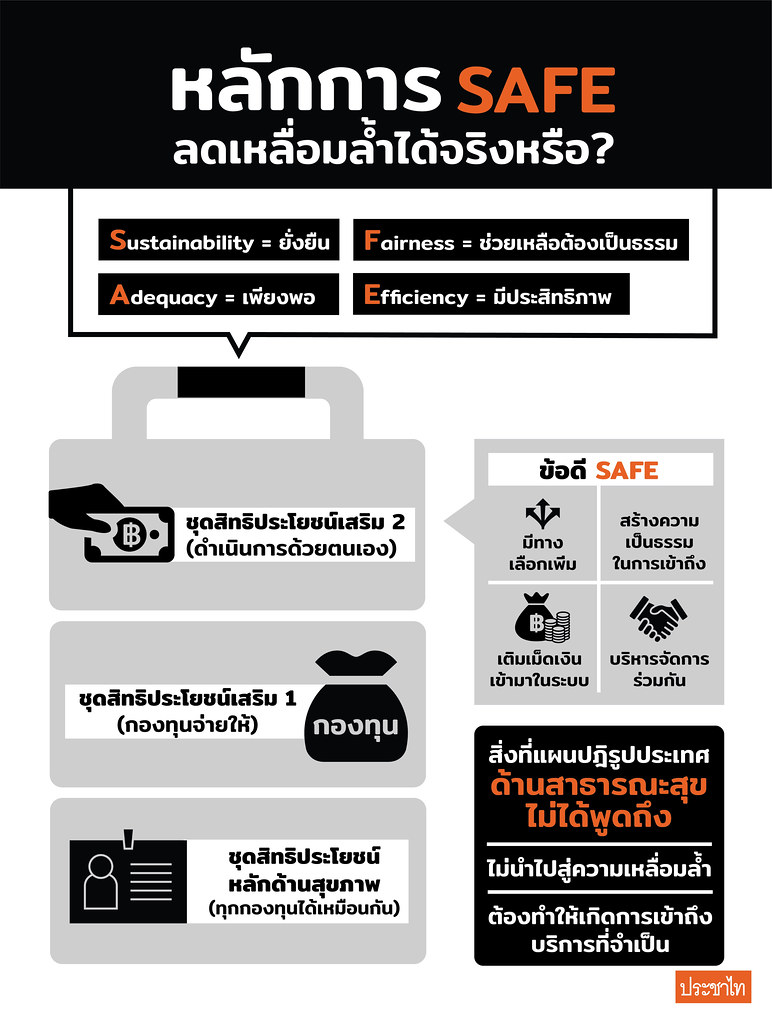
กรรณิการ์กล่าวว่า ในหลักการ SAFE ถ้ามีการร่วมจ่ายทุกกองทุนต้องร่วมจ่ายทั้งหมด ไม่ว่าจะเป็นร่วมจ่ายก่อนหรือร่วมจ่าย ณ จุดบริการ หรือสิทธิประโยชน์เสริมทุกกองทุนก็ต้องมาหารือร่วมกันว่าอะไรควรเป็นเสริม ทำไมถึงจำเป็น ซึ่งถ้าเป็นแบบนั้นได้การร่วมจ่ายก็จะตรงตามหลักการลดความเหลื่อมล้ำ และประชาชนทุกคนก็ยังจะได้สิทธิประโยชน์พื้นฐานถ้วนหน้าแบบเดียวกับบัตรทองเหมือนเดิม
ฟังเหมือนจะดีแต่กรรณิการ์เองก็มีข้อวิตกกังวลว่าหลักการดังกล่าวไม่ได้ถูกเขียนกำกับอย่างชัดเจนในแผนปฏิรูป และอาจกลายเป็นว่าสิทธิประโยชน์พื้นฐานนั้นต่ำกว่าที่ควรจะเป็น จนสุดท้ายอาจจะต้องยอมร่วมจ่ายในสิทธิประโยชน์พิเศษ
“ดังนั้นต้องมีคำที่มากำกับมัน เช่น การเพิ่มสิทธิประโยชน์เสริมจะไม่นำไปสู่ความเหลื่อมล้ำ หรือจะต้องไม่ทำให้เกิดการเข้าไม่ถึงบริการที่จำเป็นพื้นฐาน ต้องมีคำเหล่านี้กำกับแต่มันไม่มี พอฟังพวกที่สนับสนุนวิธีนี้แล้วถึงรู้ว่าเขาอยากคงสิทธิต่างๆ ที่พวกข้าราชการเคยได้ไม่อั้นให้อยู่ในสิทธิประโยชน์เสริม แต่ถ้าแบบนั้นจะปฏิรูปได้ยังไง คุณต้องมาดูว่าสิทธิของคุณมีอะไรไม่จำเป็น มีอะไรที่ไม่มีประสิทธิภาพ ถ้าจัดการได้ก็จะนำมาสู่การลดความเหลื่อมล้ำ” กรรณิการ์กล่าว
หลักการ SAFE (ดูเพิ่มเติมได้ที่นี่)
Sustainable ระบบการเงินต้องยั่งยืนหมายถึงการที่รัฐบาลหรือประเทศต้องสามารถรับผิดชอบค่าใช้จ่ายที่เกิดขึ้นในระบบสุขภาพได้ ขณะที่ประชาชนก็ต้องได้รับการบริการด้านสุขภาพที่ดีเหมาะสมโดยอาจมีค่าใช้จ่ายที่ประชาชนต้องจ่ายร่วมอยู่ด้วย
Adequate ต้องเพียงพอหมายถึงมีการแบ่งงบประมาณมาใช้จ่ายด้านสุขภาพที่เพียงพอให้กับประชาชน ดังนั้นรัฐจึงไม่ควรแบ่งเงินมาช่วยเหลือประชาชนน้อยจนเกินไป
Fair การช่วยเหลือต้องเป็นธรรมหมายถึงการแบ่งเงินช่วยเหลือให้เป็นธรรมต่อทั้งสังคม คนสุขภาพดีต้องช่วยเหลือคนป่วย ผู้มีรายได้สูงต้องช่วยผู้มีรายได้น้อย
Efficiency ต้องมีประสิทธิภาพคือการใช้จ่ายเงินงบประมาณต่าง ๆ ให้มีประสิทธิภาพสูงสุด โดยการประเมินเทคโนโลยีด้านสุขภาพหรือ HTA (Health technology assessment) ถือเป็นปัจจัยสำคัญที่ช่วยให้การใช้จ่ายงบประมาณมีความคุ้มค่าและมีประสิทธิภาพมากขึ้น
*แก้ไขเพิ่มเติมเมื่อ 4 ก.ย. 61 เวลา 13.26 น.

ร่วมบริจาคเงิน สนับสนุน ประชาไท โอนเงิน กรุงไทย 091-0-10432-8 "มูลนิธิสื่อเพื่อการศึกษาของชุมชน FCEM" หรือ โอนผ่าน PayPal / บัตรเครดิต (รายงานยอดบริจาคสนับสนุน)








